成長痛
こんにちは、金田です。
かねた整骨院のブログへようこそ。
よく、オスグッド・シュラッター病(膝)やシーバー病(踵)などの骨端症や、スポーツによる痛みも、「成長痛」と呼んでいる施術者がいますが、本来の成長痛と分けて考えないと、病気を見逃したり、回復を遅らせる可能性があります。
今回は、「成長痛」について書きます。
成長痛の特徴
成長痛には、以下のような特徴があると言われています。
- 夕方から夜間に下肢の疼痛を訴える。
- 痛みの程度は様々で泣くほど痛がることもある。
- さすってやったり抱っこしたりしていると痛みは改善し、翌朝にはまったく痛みは訴えない。
- 痛みは不定期におこる。
- 幼稚園、学校などでの生活には支障はない。
- 小学校以降、痛みの頻度は少なくなっていき次第に出なくなる。
成長痛が出やすい時間と部位
成長痛は、2~14歳にみられ、好発年齢は3~5歳です。
成長痛が出やすい時間は、
- 朝13%
- 昼8%
- 就寝前29%
- 夕方26%
- 夜中24%
と、夕方から夜半にかけてが多くなっています。
痛みが出やすい部位は
- 足部6%
- 股関節8%
- 大腿部13%
- 下腿前面14%
- 足関節15%
- ふくらはぎ17%
- 膝関節27%
と、下肢に多いのが特徴です。
有病率は2.6%から49.4%と報告されていて、最近のオーストラリアでの調査では4~6歳児の37%で認められたとの報告があり、頻度の高い症状です。
成長痛の原因
成長痛の原因は、いまだにハッキリと分かっていません。
ですが、筋肉疲労、ストレス、親に対する甘えや欲求不満など心理的な要素が関与しているとも言われています。
大事なのは、「子どもが足を痛がる=成長痛」と簡単に判断するのではなく、
- 疲労骨折
- 骨端症
- 骨髄炎
- 腫瘍
などの病気を除外することです。
骨端症は成長痛ではありません
オスグッド・シュラッター病(膝)やシーバー病(踵)などの骨端症は疾患であり成長痛とは違いますが、骨端症も成長痛と呼んでいる施術者がいますので、本来の成長痛と骨端症を区別する必要があります。
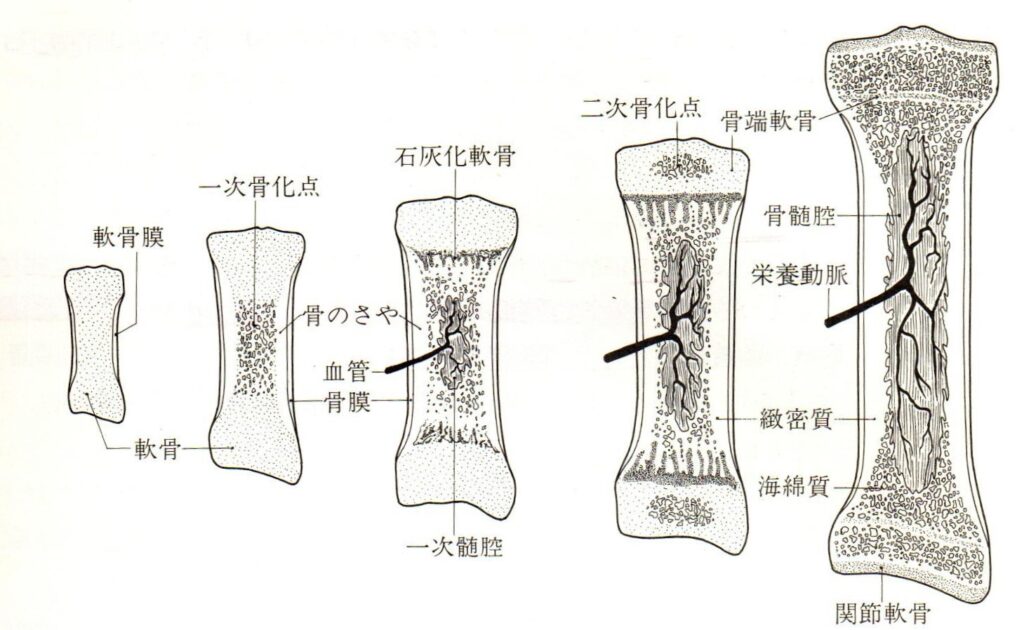
骨端症とは、主に小児の骨端部の成長と運動ストレスのバランスが不良で発生する、成長軟骨に血流障害が発生して無腐性壊死(阻血性骨壊死)が生じる疾患の総称であり、成長痛ではありません。
骨端症の原因は、血管の狭窄・閉塞による血流障害、微小な繰り返し外力、遺伝的疾患、内分泌疾患による骨化障害など様々です。
代表的な骨端症
ショイエルマン病
脊椎椎体:学童〜少年期・思春期、男児、円背
パンナー病
上腕骨小頭:10歳以下の男児、離断性軟骨炎との鑑別が重要
キーンベック病
月状骨:20〜30歳台、男性、手作業従事者に多い
ペルテス病
大腿骨頭:4〜7歳、男児、片側性
オスグット・シュラッター病
脛骨粗面:10〜14歳、男児、過度の牽引による膝蓋腱脛骨付着部の裂離損傷
シンディング・ランセン・ヨハンソン病
膝蓋骨下棘:10〜12歳、男児、過度の牽引による膝蓋腱膝蓋骨付着部の裂離損傷
ブラント病
脛骨近位内側:2歳以降の幼児、O脚
シーバー病
踵骨:7〜12歳、Osgood-Schlatter病と同じ機序(過度のアキレス腱による牽引)
ケーラー病
足舟状骨:3〜7歳、男児、足背内足部痛
イセリン病
第5中足骨結節部:10〜15歳、Osgood-Schlatter病と同じ機序(過度の短腓骨筋腱による牽引)
フライバーグ病(第2ケーラー病)
第2中足骨骨頭:13歳以降、女児
治療法
骨端症などの疾患と違い、本来の成長痛には特別な治療法はないとされています。
カナダの小児病院から報告されている下肢のストレッチ(ふくらはぎ・太もも前後ろ10~15秒を10~20回)がありますが、僕個人的には、物理的な部分よりも、「親子で行う」という心理的な部分の影響が大きいのではないかと感じています。
ですので、ストレッチを行う際も、子ども一人でやらせるのでなく、親子のスキンシップを大事にしてほしいと思います。